Гипертрофия матки
Статья проверена:
Еличева Людмила Федоровна , акушер-гинеколог по беременности и родам
Заболевания репродуктивной системы имеют особую актуальность среди всех соматических патологий в связи с наличием специфического осложнения – бесплодия. Многие патологические процессы при несвоевременной диагностике, и некорректной терапии приводят к нарушению фертильности. Поэтому гинекологи советуют систематически проходить профилактические медицинские осмотры. Среди женщин репродуктивного возраста нередко диагностируют такой недуг, как гипертрофия матки. Это собирательно понятие, включающее в себя увеличение влагалищной части шейки матки и гипертрофию самого органа. О гипертрофии говорят при увеличении органа и утолщении его стенки.
Причины
Физиологическая гипертрофия матки характерна для беременности. Клетки миометрия, испытывая повышенную нагрузку, обусловленную растущим плодом, начинают активно делиться. Толщина мышечного слоя увеличивается, что можно заметить уже с пятой недели гестации.
Патологическое увеличение влагалищной части шейки матки может охватывать переднюю и заднюю губу органа. Провоцирующие факторы:
- Врожденные дефекты развития органов половой системы;
- Хронический воспалительный процесс, локализованный в стенке органа – цервицит. В основе патогенезе лежит разрастание фиброзной ткани, приводящей к увеличению объема органа. Отек мягких тканей и рост соединительной ткани проводит к нарушению оттока железистого секрета, что проявляется формированием ретенционных кист. Образования достигают размера около 6 мм.
- Хирургические вмешательства. Особую опасность представляет введение в цервикальный канал расширителей различного диаметра. Они повреждают слизистую оболочку, вызывая трофические и обменные нарушения. Шейка деформируется, утолщается и покрывается рубцами.
- Инвазивные диагностические процедуры, при которых повреждается целостность эпителий – биопсия тканей, коагуляция эрозий.
- Доброкачественные новообразования, расположенные во влагалищной части шейки матки – миомы.
Симптомы гипертрофии шейки матки
На начальных этапах, пока увеличение небольшое, заболевание протекает бессимптомно и может быть обнаружено во время профилактического осмотра. При прогрессировании патологии появляются такие симптомы:
- Боль и дискомфорт во время секса;
- Болезненное введение тампонов;
- Чувство инородного тела в полости влагалища;
- Нарушения менструального цикла – усиление боли, увеличение объема и продолжительности кровянистых выделений;
- Выделение крови из влагалища вне месячных;
- Неприятные ощущения во время ходьбы или при занятиях спортом;
- Нарушение фертильности.
Если процесс запущен, визуализируется шейка из половой щели. Слизистая оболочка органа постоянно травмируется, что приводит к появлению трещин и изъязвлений. Нередко присоединяется вторичная инфекция, сопровождающаяся общей интоксикацией – гипертермией, тахикардией, ухудшением самочувствия и снижением работоспособности.
Диагностика
Диагноз гипертрофии шейки матки выставляется на основании:
- Жалоб: боль во время секса, дискомфорт при ходьбе, нарушение менструального цикла, ощущение инородного тела во влагалище;
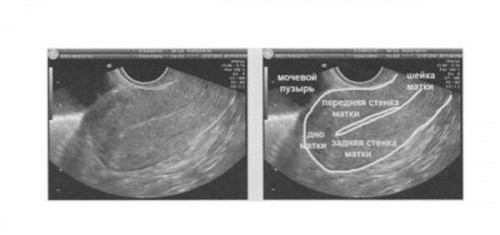
- Гинекологического обследования: при осмотре в зеркалах визуализируется утолщенная шейка;
- Кольпоскопии: осмотр органа при помощи специального микроскопа со стократным увеличением;
- Мазков: на микрофлору и цитологию;
- Биопсии с последующим гистологическим изучением;
- Ультразвукового обследования органов малого таза: во время процедуры есть возможность измерить длину шейки;
- Данных лабораторных исследований: клинического анализа крови, общего анализа мочи, выявлении антител к инфекциям, передающимся гематогенным путем.
Окончательный диагностический алгоритм определяет лечащий специалист. Каждый случай требует индивидуального подхода.
Лечение гипертрофии шейки матки
Тактика терапии зависит от стадии, степени распространения процесса и наличия осложнений. Гипертрофия первой степени без выраженной симптоматики, подлежит динамическому наблюдению с проведением кольпоскопии каждые полгода. При присоединении инфекционно-воспалительного процесса назначается медикаментозное лечение, направленное на элиминацию возбудителя. Этиотропными препаратами считаются антибиотики. Они назначаются с учетом чувствительности патогенной микрофлоры. Для купирования негативной симптоматики используются нестероидные противовоспалительные средства, антипиретики, гормоны.
Если медикаментозная терапия неэффективна и рост избыточной ткани продолжается рекомендовано применение малоинвазивных хирургических техник. Наиболее распространенными считаются: электроэксцизия, диатермокоагуляция и криодеструкция. С их помощью производят резекцию избыточной ткани. Малоинвазивные техники позволяют сократить реабилитационный период, и оказывают минимальное повреждающее воздействие на организм. Операция занимает не более получаса. Сразу после процедуры женщина отправляется на амбулаторное лечение.
Радикальное оперативное лечение проводится при значительной степени гипертрофии в сочетании с поражением соседних органов. В зависимости от ситуации может быть выполнена частичная резекция, ампутация или гистереэктомия. Органосохраняющие операции показаны женщинам, планирующим вынашивать ребенка. Тотальная резекция матки проводится при выраженной гипертрофии в сочетании с выпадением органа. Для восстановления анатомической целостности возможно проведение пластических оперативных вмешательств.
Прогноз и профилактика
При своевременной диагностике и правильной терапии патология имеет благоприятный прогноз. Если заболевание не лечить, развивается механическое или гормональное нарушение фертильности, дистрофическая деформация, кровотечения, лейкоплакия и предраковые состояния.
Профилактические мероприятия:
- Систематическое посещение гинеколога с целью ранней диагностики заболеваний половой системы;
- Своевременное лечение патологий;
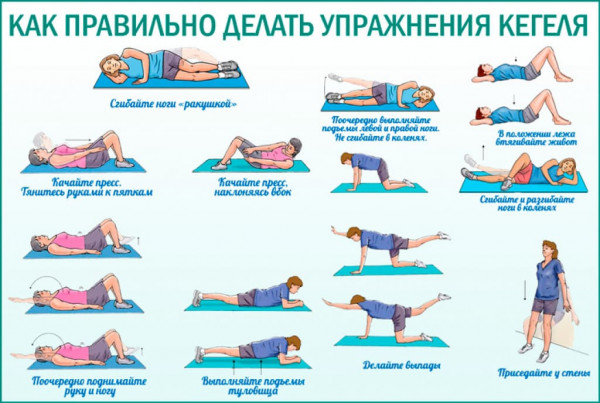
- Укрепление мышц промежности при помощи упражнений Кегеля;
- Стимуляция естественного иммунитета – прогулки на свежем воздухе, дозированные физические нагрузки, сбалансированное питание, отказ от вредных привычек, коррекция режима дня;
- Использование барьерных способов контрацепции для предотвращения заражения половыми инфекциями и профилактики нежелательной беременности.
Читайте также: Упражнения для влагалища
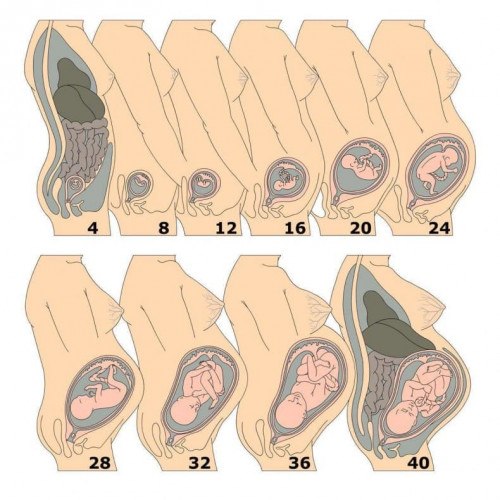
Гипертрофия матки при беременности
Вынашивание плода сопровождается физиологическими изменениями в организме будущей матери, направленными на приспособление к возрастающей нагрузке. Для нормального течения беременности мышечная оболочка матки должна быть достаточно толстой и плотной, чтобы выдержать давление растущего плода. Уже с начала гестации миометрий начинает активно расти и утолщаться. К середине срока он достигает максимальной толщины. Через некоторое время после родов потребность отпадает, и в матке происходят процессы инволюции, возвращающие миометрий к физиологическому состоянию.
В ранние сроки
Вне зависимости от оплодотворения яйцеклетки, на месте лопнувшего фолликула образуется желтое тело, предназначение которого – поддержание беременности путем выработки эстрогенов и прогестерона. Если зачатие не наступило, желтое тело поддается регрессии. При удачном оплодотворении начинается синтез хорионического гонадотропина, поддерживающего функциональную активность желтого тела и предотвращающего его разрушение. На фоне изменения гормонального фона в матке происходят следующие процессы:
- Увеличение размера мышечных волокон – гипертрофия;
- Формирование большего количества миоцитов. В их образовании принимают участие стволовые клетки;
- Увеличение эластичных свойств миометрия.
Наряду с мышечной тканью, разрастается и соединительная. Матка становится эластичной, плотной и устойчивой к возрастающему эндогенному давлению.
Патологическая гипертрофия матки
Утолщение миометрия происходит не только при вынашивании ребенка. Локальная гипертрофия приводит к образованию миом – доброкачественных новообразований, структурной единицей которых считаются миофибриллы. Миоматозные узлы могут формироваться в результате наследственной предрасположенности, гормонального дисбаланса, инфекционно-воспалительного процесса или травмы.
У женщин репродуктивного возраста под влиянием гормональных скачков часто формируются миомы, не имеющие клинической картины. Пациентки живут долгие годы, даже не подозревая о своей патологии. Недуг может быть диагностирован во время ультразвукового исследования. Миомы, формирование которых сопровождается яркой клинической картиной, образуются после 35 лет. В зависимости от расположения и размера образования возникают такие симптомы: хроническая боль в нижних отделах живота, межменструальные кровотечения, нарушение репродуктивной функции. Для профилактики образования миом необходимо использовать презервативы, минимизировать количество внутриматочных вмешательств и своевременно лечить заболевания, передающиеся половым путем.
Лечение миомы может быть оперативным и консервативным. Медикаментозная терапия назначается при узлах небольших размеров – до 30 мм. Используются гормональные средства. Эффективность терапии оценивается каждые три месяца при помощи УЗИ. Показания к хирургическому лечению: большие размеры образования, расположение в области шейки матки, трофические нарушения. Оперативное лечение проводится путем гистероскопии или лапароскопии.
Читайте также: Лечение субинволюции матки
Использованная литература:
- Заболевания шейки матки, влагалища и вульвы; Клинические лекции / под ред. В.Н. Прилепской. – 3-е изд. – М., 2003. – 432 с.
- Кулаков В.И., Леонов Б.В., Кузьмичев Л.Н. Лечение женского и мужского бесплодия. – M., 2005. – 592 с.
- Самигуллина А.Э., Акматбекова Н.Р. Отдаленные последствия акушерской травмы шейки матки: тенденции и прогноз // Международный журнал прикладных и фундаментальных исследований. – 2019. – № 11. – С. 60-65.
Барахоева Зарема Бекхановна
Барахоева Зарема Бекхановна