Беременность после удаления щитовидной железы
Статья проверена:
Малахова Виктория Юрьевна , репродуктолог по лечению бесплодия
Щитовидная железа – один из основополагающих органов эндокринной системы. В ней синтезируются биологически активные вещества, под регулирующим влиянием которых находится множество метаболических процессов. Репродуктивная функция напрямую зависит от количества тиреоидных гормонов. Встречаются заболевания, при которых требуется тиреоидэктомия – тотальная резекция щитовидной железы. Параллельно удаляются и паращитовидные железы, располагающиеся на задней поверхности щитовидки. Основные показания, при которых проводится оперативное лечение: злокачественное новообразование, неэффективность консервативной терапии, выраженная форма тиреотоксикоза. После тиреоидэктомии проводится пожизненная заместительная терапия, направленная на восполнение дефицита биологически активных соединений. Беременность, наступившая после тотальной резекции щитовидной железы, имеет свои особенности.
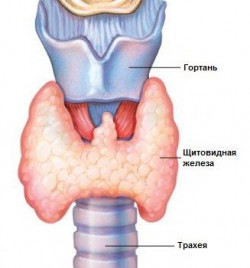
Строение щитовидной железы
Орган расположен на передней поверхности шеи, перед трахеей. Железа имеет правую и левую долю, которые соединены между собой перешейком. Масса органа в среднем составляет 40 гр. Кровоснабжение обеспечивают верхние и нижние щитовидные артерии. Приток крови, поступающей к железа в 20 раз превышает интенсивность кровоснабжения головного мозга, что говорит об интенсивности метаболических процессов, протекающих в тиреоидной ткани.
Орган имеет соединительнотканную оболочку, от которой отходят перегородки. Между ними располагается строма с фолликулами, в которых синтезируется коллоид, вещество, содержащее биологически активные вещества – гормоны. Морфологически фолликулы состоят из сосудистого русла и эпителиальных клеток. В ткани паращитовидных желез производится кальцитонин – гормон, отвечающий за обмен кальция в организме. После удаления щитовидной железы, необходимо восполнять дефицит не только ее гормонов, но и кальцитонина.
Секреторная активность и функции щитовидной железы
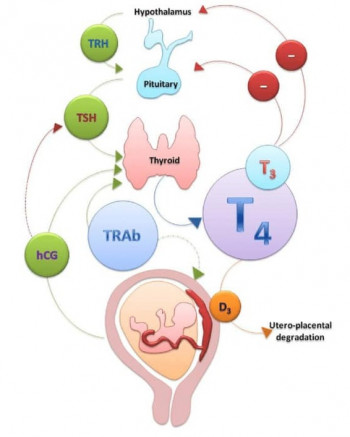
В тиреоидной ткани синтезируется два основных гормона – трийодтиронин (Т3) и тироксин (Т4). В эпителиальных клетках, выстилающих полость фолликула, производится тирозин, который быстро трансформируется в тиреоглобулин. Он под катаболизирующим влиянием фермента тиреопероксидазы превращается в Т3 и Т4. Для полноценной биохимической реакции требуется присутствие молекулярного йода. Гормоны щитовидки принимают активное участие в обменных процессах. Их функции:
- Регуляция температурного постоянства организма, за счет активации катаболических реакций.
- Регуляция процессов роста и пролиферации клеток.
- Регулируют апоптоз – запрограммированную гибель клеток.
- Отвечают за образование и уничтожение свободных радикалов, способных вмешиваться в метаболические процессы.
- Активируют рост и размножение Т-клеток иммунной системы.
- Поддерживают физическое и психическое здоровье. Активируют когнитивные функции.
- Поддерживают достаточное количество глюкозы, необходимой для питания нейронов.
- Контролируют синтез гликогена.
- Отвечают за процессы липолиза – растворения липоцитов, что предотвращает их накопление в проблемных анатомических областях.
- Активируют образование форменных элементов крови.
- Отвечают за поддержание низкого уровня холестерина, некоторые разновидности которого способны накапливаться в сосудах с образованием атеросклеротических бляшек.
Проблемы развития плода при дефиците гормонов щитовидной железы
Если женщина забеременела на фоне дефицита тиреоидных гормонов, возможны следующие отклонения в развитии плода:
- Нарушение закладки щитовидной железы, чреватое самопроизвольным прерыванием беременности на ранних сроках.
- Появления врожденных аномалий развития центральной нервной системы – недоразвитие головного мозга.
- Задержка внутриутробного развития плода, приводящая к замедлению психомоторного развития после рождения.
- Нарушение работы репродуктивной системы.
Максимально негативное влияние дефицита биологически активных веществ, синтезируемых щитовидной железой, отмечается в первом триместре. В это время происходит органогенез, в ходе которого формируются основные органы, объединяющиеся в системы. Статистика показывает, что тератогенное влияние различных факторов в этом периоде гестации часто приводит к формированию врожденных аномалий, несовместимых с жизнью.
Щитовидная железа полностью формируется к началу второго триместра. Там начинают синтезироваться собственные гормоны, исключающие необходимость в материнских. Для нормального функционирования органа, требуется достаточное количество молекулярного йода. Женщинам, перенесшим тиреоидэктомию, в период вынашивания малыша назначается не только заместительная гормональная терапия, но и йод. Он может приниматься изолированно или входить в состав поливитаминных комплексов, восполняющих дефицит витаминов и микроэлементов.
При ограниченных злокачественных процессах показана субтотальная резекция органа. Она предполагает удаление части железы. После такой операции назначается химио- или лучевая терапия, призванная уничтожить злокачественные клетки. На время лечения женщине категорически противопоказана беременность, ввиду ослабления организма и негативного влияния терапии на развитие плода. После субтотальной резекции должно пройти определенное время, за которое полностью восстановятся метаболические процессы и запасы питательных веществ.
Заместительная терапия при беременности
После резекции щитовидки назначается пожизненная заместительная гормональная терапия. Она направлена на восполнение дефицита тиреоидных гормонов, дестабилизирующего метаболические процессы. Препаратом для этиотропного лечения служит L-тироксин. Он выпускается под различными промышленными названиями, например, эутирокс. Но все препараты содержат неактивную форму Т4, преобразующуюся в активный метаболит в процессе обменных реакций. Дозировка подбирается в индивидуальном режиме. В основном, пациенткам хватает 75-100 мг. В ходе лечения женщине следует периодически сдавать анализы на уровень тиреотропного гормона и Т4, чтобы избежать развития искусственно созданного тиреотоксикоза. Лечение начинают с малых доз препарата, постепенно увеличивая их. Параллельно контролируется гормональный профиль.
Во время беременности повышается потребность в большинстве биологически активных веществ, в том числе, и гормонах щитовидной железы. Для нормального роста и развития плоду требуются гормоны, синтезируемые в материнском организме. Если их не хватает, нарушается органогенез, что быстро приводит к появлению пороков и аномалий. В первую очередь страдает центральная нервная система. В среднем, при беременности суточная потребность возрастает до 150-200 мг. Женщина, имеющая в анамнезе тиреоидэктомию, ведется по отдельному протоколу наблюдения. Он включает систематическую сдачу анализов на уровень ТТГ и Т4.
Питание при беременности после удаления щитовидки
Беременная женщина, не желающая столкнуться с патологиями, должна соблюдать определенные врачебные требования, основополагающим из которых считается соблюдение диеты. Избыток и недостаток веса негативно сказывается на процессе вынашивания и рождения малыша. Лишний вес создает дополнительную нагрузку на сердечно-сосудистую и опорно-двигательную системы. Такие женщины в два раза чаще жалуются на одышку, головную боль, головокружение, тахикардию, нестабильность артериального давления, боли в спине или ногах. Дефицит массы приводит к недостатку полезных веществ, необходимых для нормального развития ребенка. Недостаток гормонов щитовидной железы приводит к ослаблению интенсивности катаболических реакций, что нередко провоцирует накопление жировой ткани. Будущая мамочка, столкнувшаяся в резекцией щитовидки, должна тщательно следить за своим питанием и весом. Суточное потребление калорий должно составлять не менее 2000. Диета должна основываться на употреблении умеренного количества медленных углеводов. Упор лучше делать на белок – основной строительный материал.
Что нельзя есть?
- Фабричные напитки. В них содержится огромное количество сахара – простого углевода, приводящего к ожирению. Для придания интенсивных вкусовых качеств используются эмульгаторы, подсластители, красители, трансжиры. Данные вещества способны угнетать деятельность тиреоидных гормонов. Кроме того, в напитках содержатся газы, стимулирующие метеоризм.
- Молочные продукты высокой жирности. Необработанное коровье и козье молоко вообще лучше исключить из рациона. Они содержат полиненасыщенные жирные кислоты, стимулирующие накопление «вредного» холестерина.
- Запрещена соя. В группу риска входят пациентки, предпочитающие вегетарианство. Соя – распространенный растительный аналог мясных продуктов. Она имеет приближенные вкусовые качества и структуру. Минус продукта – стимуляция синтеза женских половых гормонов (эстрогенов), способствующих инактивации Т4. На время вынашивания малыша лучше пересмотреть свои взгляды на вегетарианство. В первую очередь будущая мамочка должна думать о ребенке. Дефицит животного белка приведет к нарушению эмбриогенеза.
- Рафинированные продукты также могут уменьшать количество тиреотропных гормонов.
- Следует ограничить количество соли. Она способствует задержке воды в межклеточном пространстве, что вызывает образование отеков.
Что нужно есть?
- Продукты, содержащие природные антиоксиданты – зелень, тыкву, зеленые яблоки. Эти вещества стимулируют обмен кислорода, что предотвращает развитие гипоксии плода.
- Мясо. Лучше кушать нежирные сорта – курятину, телятину, индюшатину. В них содержится достаточное количество незаменимых аминокислот и мало жира.
- Клетчатку – способствует нормальному пищеварению. Большинство женщин, находящихся в положении, испытывают трудности со стулом. С увеличение срока гестации матка начинает все сильнее давить на кишечник, что нарушает массаж каловых масс. Клетчатка, содержащаяся в свежих овощах, способствует нормализации стула. Минимальное ее количество содержится в картофеле, поэтому его употребление необходимо ограничить.
- Рыбу – преимущественно, жирные сорта. В них содержатся омега-3 полиненасыщенные жирные кислоты – незаменимые соединения, принимающие активное участие в органогенезе. Дефицит омега-3 полиненасыщенных жирных кислот приводит к нарушению развития нервной системы. В морских сортах рыбы также содержится много йода – необходимого для перехода Т4 в активную форму. Если пациентка отказывается кушать рыбу, основываясь на ее специфическом вкусе, или испытывает токсикоз, должны быть назначенные поливитаминные комплексы или пищевые добавки.
Читайте также: Омега-3 для женщин
Роды и последствия
Если после тотальной резекции щитовидной железы была назначена адекватная заместительная терапия и пациентка соблюдала все требования лечащего специалиста касательно диеты и образа жизни, беременность протекает без особенностей. При отсутсвие сопутствующей экстрагенитальной патологии, крупного плода или многоплодной беременности, роды ведутся естественным путем. Таким пациенткам показана госпитализация на 38 неделе. Накануне ПДР проводится исследование гормонального профиля, необходимое для выявления дефицита биологически активных веществ. Роды – это стресс для организма, требующий задействования всех имеющихся энергоресурсов. Некоторым пациенткам может понадобиться увеличение дозировки заместительных препаратов. В ходе родов ведется пристальное наблюдение за состоянием роженицы и плода. Требуется периодическое кардиотокографическое исследование для определения сердечной деятельности малыша. После родов также определяется уровень тиреотропных гормонов. Вынужденное повышение дозировки во время гестации может привести к развитию тиреотоксикоза. Как только лечащий специалист увидит, что количество гормонов увеличивается, он снизит дозировку. На протяжении беременности и послеродового периода пациентку наблюдает эндокринолог.
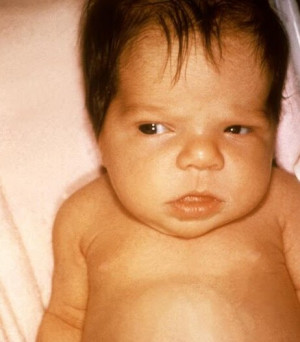
После родов специалист устанавливает наблюдение и за новорожденным. У некоторых малышей на третьи-четвертые сутки развивается транзиторный гипотиреоз, требующий наблюдения. В большинстве случаев такие дети не нуждаются в заместительной терапии.
У пациенток с декомпенсацией гипотиреоза возможно развитие слабости родовой деятельности. Если состояние не удается скомпенсировать консервативным путем, проводится экстренное кесарево сечение.
Читайте также: Гипотиреоз при беременности
Если женщина, перенесшая удаление щитовидки, планирует реализовать репродуктивную функцию, ей рекомендовано участие в программе планирования беременности. Репродуктологами разработана масса протоколов, регламентирующих врачебные действия при отдельных патологических состояниях. Пациентка, участвующая в такой программе, реже сталкивается с перинатальными осложнениями.
Использованная литература:
- Болезни щитовидной железы: Пер. с англ. / Под ред. Л.И. Бра-верманна. М., 2000. С. 140—172.
- Эндокринология: национальное руководство / Под ред. И.И. Дедова, EA. Мельниченко. М., 2008. С. 488—577.
- Холодова, Е. А. Клиническая эндокринология: руководство для врачей / Е. А. Холодова. - М.: ООО «Медицинское иформационное агентство», 2011. - 736 с.
- Йен, С.К. Репродуктивная эндокринология / С.К. Йен, Р.Б. Джаффе. - М: Медицина. 1998. Т. 1. - 704 с.